
En numerosas ocasiones se ha dicho que las vacunas contra el coronavirus pandémico vigente son muy eficaces y necesarias. También se ha insistido en resaltar que este excelente método preventivo no basta para acabar con la pandemia. Mientras haya circulación del virus, habrá infecciones, reinfecciones y mutaciones.
De ahí la importancia de vacunar a la mayoría de la población no vacunada y de revacunar o poner una tercera dosis a las personas vacunadas que pueden haber perdido parte de la respuesta inmunitaria inicial. Sea la inmunidad frente a la infección activa o la secundaria a la vacunación porque está demostrado que, entre tres y seis meses, la tasa de anticuerpos naturales y vacunales desciende, si bien la memoria celular linfocitaria puede ser más duradera.
Pero las vacunas no bastan: en pandemia activa, con brotes por todos lados, las medidas de prevención no farmacológicas siguen siendo todavía necesarias: mascarillas, no aglomeraciones, ventilación de recintos, sentido común.
Una mirada a los mapas y gráficas que exponen la situación mundial, europea y española permite apreciar la gran variabilidad de los escenarios epidemiológicos. Lo que confirma las mil caras que suele presentar una pandemia. El complejo asunto se resume en determinar la fuerza o poderío del virus frente a la capacidad del ser humano para evitarlo y combatirlo. Dicho de otro modo, al analizar el problema hay que valorar la importancia del factor vírico frente al peso incuestionable del factor humano.
Un virus que llegó mutando
La capacidad mutante del SARS CoV-2 le ha permitido ir seleccionando cambios adaptativos en diferentes momentos de la pandemia y en distintas zonas geográficas. Todas las personas con un mínimo de información están familiarizadas con el fenómeno de las diferentes variantes víricas de preocupación y de interés. Variantes que han ido poniéndose en evidencia desde el inicio de la catástrofe y antes de aparecer las vacunas. Este hecho incuestionable debería bastar para rebatir a quienes culpan a las vacunas de generar las variantes.
Al virus original detectado en Wuhan (China), cuya remota procedencia zoonótica está en algunas especies de murciélagos asiáticos sin que, hasta ahora, se haya demostrado la existencia de uno o más animales intermediarios, le sustituyó una variante humana con una sola mutación de importancia (D614G). El cambio de un solo aminoácido (aspártico/D) por otro (glicina/G) en la posición 614 permitió al virus aumentar notablemente la capacidad de difundirse, sin aumentar la gravedad clínica de la infección ni la capacidad de eludir las respuestas inmunitarias. Respuestas defensivas que, entonces, eran naturales porque, como se ha dicho, aún no había vacunas disponibles fuera de los protocolos de investigación.
Poco a poco, y a medida que el virus se expandía y los laboratorios internacionales iban aumentando la cuantía de los estudios genómicos, se detectaron otras variantes víricas con un perfil propio de mutaciones.
Un fenómeno evolutivo que, por su variabilidad geográfica y casi simultaneidad, obliga a pensar en el fenómeno de convergencia adaptativa. El consorcio de mutaciones ha hecho a las variantes más contagiosas, más patógenas y/o más resistentes a la inmunidad natural o la generada por las vacunas, así como capaces de soportar la acción inhibitoria de los anticuerpos monoclonales terapéuticos. Así ocurrió con las variantes Alfa, Beta y Gamma. Y varias más (destacamos la variante Mu o B.1.621).
La variante delta
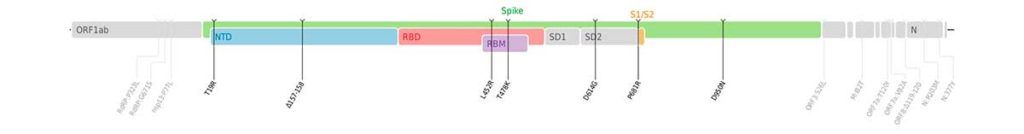
La variante que domina hoy en el mundo es la Delta (B.1617.2). Recordamos que se define, desde el punto de vista de su perfil genético, por presentar las mutaciones D614G, T478K, L452R y P681R, entre otras, en la espiga o gen S. El hecho epidemiológico de la expansión global no habría ido mucho más allá de interesar a los científicos e investigadores si no fuera porque está sucediendo cuando caminamos hacia los trescientos millones de infectados y hay más de cinco millones de muertos (cifras oficiales, porque la realidad estadística debe de ser mucho mayor).
La infección ha ido generando inmunidad natural colectiva cada vez más alta a la que hay que sumar la inmunidad artificial generada por los progresivamente más numerosos millones de personas que han recibido, aunque de forma muy dispar, una, dos o tres dosis de algunas de las diversas vacunas disponibles en el mercado.
Un hecho desconcertante porque la Delta parece haber superado las barreras inmunológicas contra el virus. En este sentido, conocer qué ha ocurrido en la República de la India, donde primero se detectó, y más en concreto en su capital Delhi, puede aportar información de gran interés para vislumbrar lo que está ocurriendo y lo que puede ocurrir con esta pesadilla sin aparente final.
La variante Delta se detectó en India en el otoño de 2020. Hasta su puesta en escena, el país asiático con más de 1.300 millones de habitantes sufrió la primera ola de modo irregular, según las zonas. Cabe la posibilidad razonable de que las informaciones epidemiológicas del momento no se ajustaran a la realidad de lo que estaba ocurriendo. Pero lo cierto es que, a lo largo del año 2020, la capital del estado, Delhi (con más de 20 millones de habitantes), se mantuvo relativamente bien durante la primera ola. Pero, en la segunda, no tardó en alcanzar una tasa de infección muy alta, según los estudios seroepidemiológicos oficiales. Sin duda, la variante Delta fue la culpable.
La cohorte Delhi
Un grupo multidisciplinar de investigadores de varias instituciones ubicadas en India, Inglaterra, Dinamarca y Sudáfrica ha publicado un trabajo en Science que tiene mucho interés a la hora de conocer mejor el comportamiento de la variante Delta. Analizan lo sucedido en Delhi. En enero de 2021 alcanzó una seropositividad del 56,1%, lo que pudiera aparentar una buena situación inmunitaria colectiva para enfrentarse al reto de nuevos brotes por antiguas y nuevas variantes.
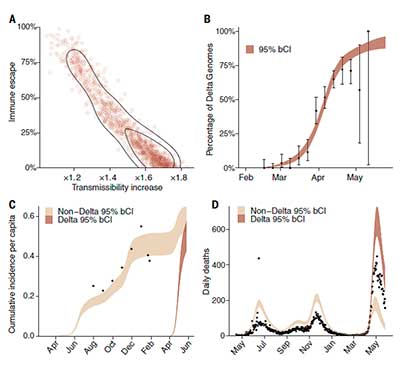
Y, aun así, en abril de 2021 hubo un incremento muy acusado de casos de infección, de ingresos hospitalarios y de entradas en UCI, amén de muertes por Covid-19. Los casos de infección pasaron de cerca de 2.000 diarios a más de 20.000 (10 veces más) en apenas dos semanas cuando India se colocó a la cabeza mundial de contagios sumando casi la mitad de los casos planetarios. Este grave suceso epidemiológico se debió a la variante Delta (B.1.617.2), la cual desplazó de inmediato a la Alfa (B.1.1.7) hasta entonces dominante. El gobierno hindú se vio obligado a recurrir a la medicina privada y a reclutar a estudiantes de los últimos años de medicina para atender la enorme demanda asistencial (sobrecoge recordar las imágenes televisivas mostrando la falta de camas hospitalarias y de respiradores).
La demostración de la infección se hizo mediante el estudio serológico de anticuerpos frente a la nucleocápside, método que obvia la respuesta vacunal frente a la proteína S. Los anticuerpos neutralizantes se analizaron mediante la técnica de neutralización vial sustitutiva (sVNT, de Genscript). Se consideraron tres periodos o etapas cronológicas: fase I (final de julio hasta septiembre 2020), fase II (enero y febrero 2021) y fase III (finales de mayo a principios de julio de 2021).
Hubo un aumento de la positividad serológica de la fase I (14,7%) a la II (42,1%) y una positividad del 87,5% en la fase III. Un dato muy interesante es que los periodos de aumento de la transmisión viral coincidieron con los valores más bajos del umbral de detección de la RT-PCR, es decir, del Ct (Cycle threshold). Dicho de otro modo, hubo una mayor carga viral. En abril 2021, la mayoría de las muestras tenían una carga viral (Ct menor de 20) doble que en noviembre de 2020. En este mes, Delta se convirtió en la variante de dominio superando a la Alfa y a las demás, siendo la protagonista de los brotes más intensos en la ciudad.
Aunque la tasa de vacunación en la población general de Delhi era baja (5%), el grupo sometido a estudio en la cohorte (los trabajadores del Consejo de Investigación Científica e Industrial y sus familiares) habían recibido al menos una dosis de una de las dos vacunas disponibles en ese momento (Astra Zeneca del Serum Institute y BBV152 de Bharat Biotech, ambos de la India).
Hubo un 27% de reinfecciones (diagnóstico clínico y/o por RT-PCR) coincidiendo con la disminución de los anticuerpos neutralizantes del periodo I al II y el incremento notable en el periodo III (dato de infección).
Los investigadores usan un modelo bayesiano de dos categorías ajustado a los datos de mortalidad, de encuestas serológicas y de genómica analizando simultáneamente la dinámica de dos categorías de virus: B.1.617.2 y no-B.1.617.2.
A la luz del comportamiento del virus en esta cohorte, los autores de la investigación concluyen que la variante Delta es más transmisible que la variante original (casi el doble) y algo menos sensible (20%) a la inmunidad natural generada por las otras variantes. La tasa de infecciones ha caído en Delhi y otras regiones del norte de India a niveles de 0,1% (septiembre 2021), pero Delta sigue acarreando graves problemas en otras regiones del país y del mundo (Europa, ahora, en algunos países está sufriendo las consecuencias de la pobre vacunación y de políticas erráticas).
Mahesh S. Dhar et al, los autores del trabajo comentado, alertan sobre la posibilidad de que Delta cause problemas en áreas con alta tasa de inmunidad frente a otras variantes, con el aumento de reinfecciones y la posibilidad de fracaso vacunal. Un hecho que debe ser tenido en cuenta por quienes toman las decisiones de política sanitaria en la pandemia vigente. Y por la ciudadanía a la hora de respetar las medidas no farmacológicas de prevención en determinados escenarios y circunstancias.
En la situación de pandemia no controlada, decir que un determinado colectivo social (ciudad, región, país o continente) está vacunado en porcentajes altos es una excelente noticia. Pero la vacunación debe ser global. Lo cual parece imposible en virtud de los millones de indecisos, incrédulos, inseguros y negacionistas que existen.
A los que hay que sumar los cientos o miles de millones de personas anhelantes de ser vacunados, a quienes no les han llegado las vacunas a estas alturas de la tragedia. Acogerse a las cantinelas de “es mejor infectarse porque se trata de un simple catarro” o “no importa reinfectarse porque ya estamos vacunados”, como hacen algunos, es, cuando menos, muy peligroso. Los millones de personas con covid persistente o de larga evolución podrían dar fe de esto.














































